
아주대학교 내분비대사내과
우리나라 뿐 아니라 세계적으로도 당뇨병
레버미어의 안정적 효과
1921년 Banting과 Best가 췌장에서 인슐린을 분리하는데 성공하면서 당뇨병 치료의 획기적인 장을 마련하였다. 인슐린이 절대적으로 필요한 제1형 당뇨병 환자는 물론이고, 제2형 당뇨병 환자에게도 인슐린은 경구혈당강하제와의 병합요법이나 단독요법으로 유용하게 널리 쓰이고 있다.
인슐린 제제는 가급적 생리적인 주기에 맞도록 작용시간이 다른 다양한 인슐린 중 환자에게 알맞은 형태를 선택하여야한다. 기본적으로 인체 내에서의 인슐린 분비는 간에서 포도당 생성을 조절하는 기저 인슐린 분비와 식사 후 혈당 상승을 억제하기 위한 식후 인슐린 분비로 이루어진다.
전통적으로 기저 인슐린을 대체하기 위해서 중간형 인슐린(NPH, Neutral Protamine Hagedorn)을, 식후 인슐린을 대체하기 위해서는 속효성 인슐린(RI, Rapid acting Insulin, Regular Insulin)을 많이 사용해 왔다. 그러나 최근 들어서 지속 시간이 24시간에 달하며, 최고 혈중 농도의 발현 없이 평탄한 작용을 보이는 레버미어 인슐린이 개발되어 사용되고 있다. [그림1]에서는 기존의 인슐린의 작용을 잘 보여주고 있는데, 짧은 작용시간과 혈중 농도의 변이성이 큰 것이 단점이다.
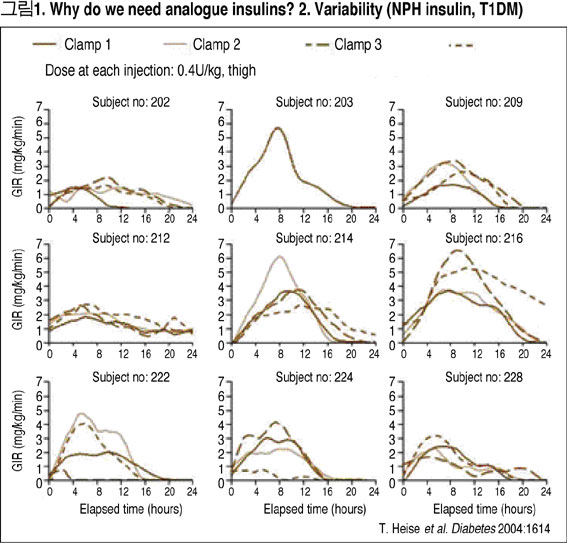
반면, [그림2]에서는 레버미어 인슐린과 란투스 인슐린의 24시간 작용을 잘 설명하고 있다.
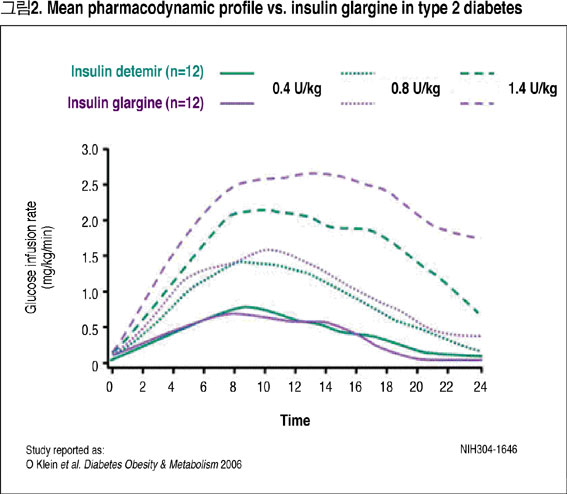
이와 같이 새로운 인슐린제제의 출현은 임상에서 당뇨병 환자의 혈당을 보다 더 생리적으로 적절하게 조절이 가능 하도록 되고 있다.
하지만, 인슐린은 가장 효과적인 혈당 조절 약제임에도 불구하고 환자들의 막연한 거부감이나 의사들의 망설임으로 인해 충분히 사용되지 못하고 있다. 그러나 간과해서는 안되는 당뇨병 치료의 지침을 해와 학회의 가이드라인에서 살펴보면, 2006년 미국 당뇨병학회와 유럽 당뇨병 학회에서는 제 2형 당뇨병 치료에 관한 진료 권고 안에서, 당뇨병이 진단되면 생활 습관 개선과 metformin을 우선 사용하고, 혈당 조절이 안되면 경구 혈당 강하제를 추가하되, 어느 단계에서든지 인슐린 치료를 시행할 수 있다고 하여서 인슐린 치료의 위치를 융통성있게 제시하고 있다.
본고에서는 레버미어 인슐린을 중심으로 인슐린 치료를 시작할 때 고려해야 할 사항에 대해서 연구결과 중심으로 알아보고자 한다.
1. 레버미어는 하루 한번 투여가 가능하다.
27명의 제 2형 당뇨병 환자를 대상으로 무작위, 이중 맹검으로 각각 6번의 클램프를 시도한 연구가 있다. 연구에 참가한 환자들은 레버미어를 kg당 0.8, 1.6 과 2.8단위를 투여하거나, 글라진을 kg당 0.4, 0.8, 1.4단위를 투여하였다. 연구 종료시 두그룹 모두 중증 저혈당은 없었으며, 작용 시간은 증가하였다. 또한, 개체내 변화는 레버미어 그룹에서 적게 나타났으며, 개체간 변화는 두 그룹간 차이가 없었다.
결론적으로 레버미어 인슐린은 제 2형 당뇨병 환자에게 하루 한번 투여하기에 적합한 인슐린이다.(Diabetes, Obesity and Metabolism, 2006)
2. 레버미어는 경구용 약제와의 병합요법이 잘된다.
다음으로 소개하는 연구는 20주간, 다기관, 무작위, 개방형, 3 그룹, 평행군으로 미국과 유럽을 중심으로 91개 병원에서 진행된 연구이다.
이 연구는 1개 이상의 경구용 혈당강하제로 조절이 잘 안 되는 환자들에서 진행되었고, 무작위로 인슐린 디터머의 저녁주사 또는 아침 주사로 피하 주사를 추가 투여하는 군, NPH로 저녁주사를 추가 투여하는 군으로 나뉘어 연구자 진행되었다. 총 504명의 환자들이 본 시험에 참가하였고 인슐린 디터머의 아침주사군과 저녁 주사환자군은 NPH의 저녁 주사 환자군과 비교하여, 당화 혈색소가 유사하게 조절되었다.
본 시험 결과에서 레버미어는 제 2형 당뇨병 환자가 1개 이상의 경구용혈당강하제로 조절이 안되는 경우 하루에 한 번 아침 주사 또는 저녁 주사로 혈당 조절을 개선할 수 있었다.(Clinical Therapeutics/ Volume 28, Number 10, 2006)
기저 인슐린 레버미어의 사용은 인슐린 투여량이 감소하고 체중 증가를 억제할 수 있고 인슐린 단독 요법에 비해 저혈당의 위험도 적어진다. 이 때 사용하는 경구 혈당 강하제는 환자의 특성에 따라 선택하게 되며 metformin, sulfonylurea, thiazolidinedione, α-glucosidase inhibitor 모두 사용 가능하다. metformin 병합은 인슐린 요구량 감량 및 인슐린 감수성 개선과 체중 증가의 부작용을 감소시킬 수 있어서 가장 이상적인 약제로 생각되고, sulfonylurea와의 병합은 환자의 내인성 인슐린 분비능이 남아 있는 환자에서 혈당 조절이 잘 되고, thiazolidinedione의 경우 인슐린 감수성 개선에는 도움이 되나 체중 증가 및 심부전의 위험도가 높아지므로 주의가 필요하다.
인슐린 처음 시작 용량은 당화혈색소가 9% 이하인 경우 0.1 U/kg로 당화혈색소가 9% 이상인 경우는 0.2 U/kg로 기저 인슐린 투여를 환자의 상황에 맞춰서 오전 혹은 취침 전에 주사할 수 있다.
이상에서 살펴본 바와 같이, 당뇨병의 진료의 지침에서 권고 하듯, 당뇨병의 치료에서 임상의들은 무엇보다 인슐린 치료의 부작용은 적게 하면서 혈당 조절의 효과는 높일 수 있도록 개별화된 인슐린 치료가 필요한 점을 인식하고, 적용하며, 정기적으로 인슐린 요법에 대한 환자 교육을 통해서 최적의 혈당 관리가 되도록 해야겠다.
